便潜血検査で陽性になった方は、大腸のどこかで出血が起きているサインです。
これは便潜血陽性であったすべての方に「がん」があるということではありません。
がんが隠れている可能性(約3~5%程度)があるため、消化器内科を受診して「大腸カメラ(大腸内視鏡検査)」などの精密検査を受ける必要があります。

大腸の疾患

大腸の疾患
便潜血検査で陽性になった方は、大腸のどこかで出血が起きているサインです。
これは便潜血陽性であったすべての方に「がん」があるということではありません。
がんが隠れている可能性(約3~5%程度)があるため、消化器内科を受診して「大腸カメラ(大腸内視鏡検査)」などの精密検査を受ける必要があります。
陽性反応が出る原因は、良性のものから悪性のものまでいろいろありますが、多くは良性疾患です。しかしきちんと原因の精査は行いましょう。
最も多い原因の一つです。ただもちろん便潜血のすべての原因ではないため、自己判断で「痔のせい」と決めつけるのは危険です。
良性の腫瘍ですが、便が擦れることで出血しやすく、将来的にがん化する可能性があります。そのため内視鏡検査を行い、ポリープがあった際には切除を行います。
早期がんは無症状なことが多いですが、腫瘍表面からの出血が検査で検知されます。
腸の粘膜に炎症や潰瘍が起き、出血を伴います。
大腸がんは、大腸の内側に発生する悪性腫瘍で、日本人に多く見られるがんのひとつです。日本人のがんでの死因順位で男性2位、女性1位と死因の上位を占めています。(2024年)
これは食生活の欧米化や高齢者数の増加などが要因として考えられています。
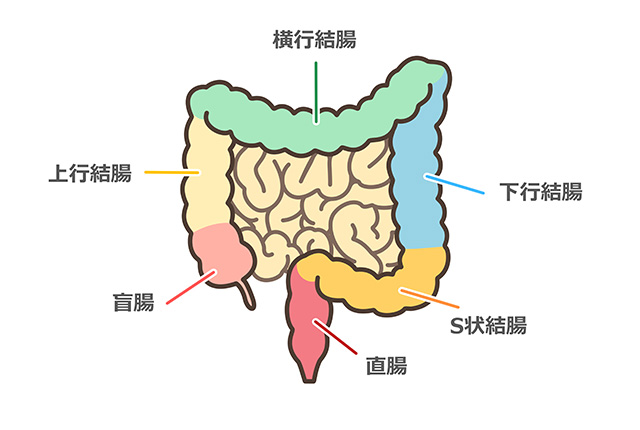
大腸は大きく「結腸(盲腸・上行結腸・横行結腸・下行結腸・S状結腸)」と「直腸」に分けられ、日本人では特にS状結腸と直腸にがんが発生しやすいことが知られています。
大腸がんは症状を自覚することが難しく、気付かないうちに進行します。
症状が出ている状態は、がんが進行していることが多く、診断時には内視鏡治療などの低侵襲な治療が選択できないことがあります。
がんになる前の大腸ポリープ切除を行うことで、大腸がんのリスクを低減させることが期待できます。下痢や便秘などの排便異常、血便がみられる方や便潜血反応陽性の際は、定期的な大腸カメラ検査をお勧めします。
大腸がんの発症には生活習慣が深く関わると考えられています。
きちんとした生活習慣が大腸がんの予防にも大事ですので、一度ご相談ください。
早期の大腸がんは無症状のことがほとんどです。
しかし、がんが進行していくと出血して貧血が進行することがあります。また、腸の内腔が狭くなって便通異常を呈し、さらに悪化すると腸閉塞になります。がんに穴が開いて腹痛を起こす場合もあります。
その際には緊急で処置が必要であるため、すぐに病院を受診してください。
内視鏡治療
早期の段階であれば内視鏡的に切除を行います。
手術
大腸がんが深くまで進んでしまっている場合には内視鏡では取りきることができないため、外科的切除(手術)が必要になります。
薬物療法(化学療法)
大腸がんが他臓器などに転移してしまっている場合には、大腸だけを切除してもがんが残ってしまいます。そのため薬物による治療を行います。
緩和ケア
緩和ケアと聞くと末期がん患者へ行う治療と思われがちですが、そうではありません。
どの段階のがんの状態でもがんと診断されると、心身ともに大変になってしまいます。
そのつらさを和らげるための治療が緩和ケアになります。
心と体のケアを行うのはかかりつけ医としての大事な働きになります。つらいときは遠慮せずに相談してください。
上記のリスク因子などが挙げられます。しかしそういった原因のない方にも大腸ポリープができないわけではありません。一度も便潜血や大腸カメラなどを行ったことのない方は一度ご相談ください。
大腸ポリープは、大きく腫瘍性または非腫瘍性に分けられます。
腫瘍性ポリープ
大腸ポリープの多くを占めるタイプで、良性腫瘍と悪性腫瘍(がん)に分けられます。
良性腫瘍の多くは“腺腫性ポリープ”と呼ばれるものです。がん化するリスクがあり、大きくなるほど高くなります。
非腫瘍性ポリープ
炎症性ポリープ、過形成性ポリープ、過誤腫性ポリープなどがあります。
炎症性ポリープは腸に強い炎症が起きたあとにできるポリープ、過形成性ポリープや過誤腫性ポリープは正常組織の過剰増殖によってできるポリープです。
いずれもがん化はまれとされています。
大腸ポリープが小さい場合や平坦な場合には、自覚症状を伴うことはほとんどありません。
ある程度大きくなると、便潜血検査陽性で発見されたり、さらに増大すると腹痛、便通異常、出血、粘液便などが起きることがあります。
基本的には大腸がんと違い、深くまで広がることはないので内視鏡治療の適応になります。輪っか状の器具を用いて切除する方法と、電気メスやハサミのような器具を用いて切除する方法などがあります。
炎症性腸疾患(IBD)には、細菌やウイルス、薬剤などが原因で起こる特異性腸炎と、原因がはっきりわからない非特異性腸炎があります。
しかし一般的に非特異性の腸炎のことを炎症性腸疾患と呼びます。
炎症性腸疾患の代表疾患は潰瘍性大腸炎とクローン病になります。
潰瘍性大腸炎は、大腸の粘膜に炎症が起き、浅いびらんや潰瘍が連続性にできる疾患です。直腸から連続的に口側に広がる炎症が特徴的です。
炎症の広がる範囲により、直腸炎型、左側大腸炎型、全大腸炎型に分類されます。
日本では潰瘍性大腸炎の患者数は年々増加しています。発症年齢は10代から30代が多いとされていますが、近年50歳以上の高齢発症も増えています。
口腔から肛門まで消化管全域に病変を生ずる疾患です。潰瘍性大腸炎と異なり、クローン病では縦に走る縦走潰瘍や、潰瘍で削られて粘膜が石畳状に見える敷石像が非連続的にみられます。
病変部位の分布により、小腸病変のみの小腸型、大腸病変のみの大腸型、両方に病変を有する小腸大腸型に分類されています。
潰瘍性大腸炎と同様、日本では年々増加しています。
発症年齢は10代から20代が最も多く、高齢での発症は少ないとされています。
はっきりした原因はまだわかっていませんが、遺伝的要因や食事、ストレス、細菌などの環境要因に加え、免疫機能が異常を起こし、自身の免疫細胞が腸を攻撃してしまうことで腸に炎症が起こることがわかっています。
症状としては腹痛・下痢がメインですが、発熱など他の症状を伴うこともあります。
診断には大腸内視鏡検査が必要になります。慢性的に続く下痢症状がある際には、『前からおなかが弱いから』と様子をみないで一度ご相談ください。
薬剤治療
基本治療は薬剤による治療になります。抗炎症作用のある薬や免疫を抑える薬の内服を行います。炎症の場所や強さによっては注腸製剤や坐薬、点滴での加療を行うこともあります。
血球成分吸着・除去療法
潰瘍性大腸炎で透析の装置を用いて炎症の原因になっている物質を除去します。
栄養療法
クローン病では脂質が病気の再燃の引き金になると考えられるため、脂肪を制限した栄養剤を服用して加療を行うことがあります。
バルーン拡張術
とくにクローン病では小腸で炎症を繰り返すと、内腔が狭くなってしまうことがあります。その際には内視鏡を用いて、狭窄部を風船で膨らませて狭窄部の拡張を行います。
手術
炎症のコントロールがうまくいかない場合、炎症が強く腸に孔が開いてしまった場合、がんが出来た場合、炎症の影響で腸管が狭窄してしまった場合などに手術が行われることがあります。
IBDには、症状がある、内視鏡検査で炎症がみられる活動期と、症状が無く、内視鏡検査でも炎症がみられない寛解期(症状が落ち着いて安定している状態)があります。
IBDの完治は困難であり、寛解期を長期間維持していくことが重要になります。
便秘とは、便が腸内に長期間留まって、排便回数が減る(個人差はありますが、通常3日以上出ていない状態)、便が硬くなってすっきり出せない、排便があっても残便感が強いなど、排便に伴う不快感がある状態です。
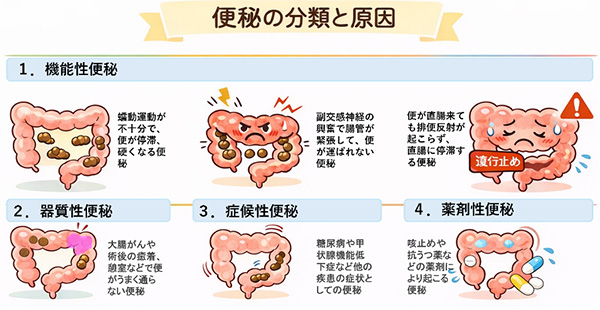
便秘症は、大腸や直腸の働きの異常による「機能性便秘」、便の通過が物理的に妨げられる「器質性便秘」、全身の病気の症状として起こる「症候性便秘」、薬の副作用で起こる「薬剤性便秘」に分けられます。
最も多い便秘です。機能性便秘はさらに3つに分類されます。
弛緩性便秘
腸管の蠕動運動が十分行われず、大腸内に便が長くとどまり、便が硬くなってしまう便秘です。
けいれん性便秘
副交感神経の興奮によって腸管が緊張してしまい、便がうまく運ばれない便秘です。
直腸性便秘
便が直腸(肛門の直前)まで運ばれてきても排便反射が起こらず(便意が無い)、排便できない便秘です。
便秘を放っておくと腸に孔が開いて命に関わる状態になる場合があります。たかが便秘と考えずに一度ご相談ください。
生活習慣の改善
運動不足や食生活などが原因となっていることも多いので一緒に見直しを行っていきます。
内服薬
現在様々な内服の下剤が開発されています。患者さん一人一人にあった下剤を相談して使用していきます。
坐薬、浣腸
必要に応じて用いていきます。
過敏性腸症候群(IBS)とは、一般の腸の検査(大腸造影検査、内視鏡、便検査など)で異常がないにもかかわらず、慢性的に腹部の膨満感や腹痛、下痢や便秘などを来たす疾患です。
腸の内臓神経が何らかの原因で過敏になることによって、引き起こされると考えられており、20~40歳代によくみられ、年齢を重ねるとともに減少する傾向があります。
残念ながらIBSのはっきりとした原因はわかっていませんが、様々な要因が病態に関与すると推測されています。
IBSの症状はストレスによって悪化します。腹痛の部位や、痛みの性状は様々です。
便意を伴うことが多く、排便後に一時的に軽快することがあります。
ストレスによって悪化するため、睡眠不足や過度な疲労などストレスの増悪因子の改善を行います。また、過度な飲酒、香辛料などの刺激物も症状を悪化させる恐れがありますので、摂取を控えるとよくなることがあります。
近年IBSの治療として注目されているのが低FODMAP食です。FODMAP食とは腸内で発酵されてガスになりやすい食事のことです。これらの食事をできるだけ減らした「低FODMAP食」は症状の改善に役立ちます。FODMAPが高い食品としては、キノコ類、リンゴ、桃、牛乳、はちみつ、小麦製品などがあり、FODMAPが低い食品としては、豚肉や豆腐、イチゴ、コーヒー、お米などがあります。
| カテゴリ | 低 FODMAP(お腹に優しい) | 高 FODMAP(注意が必要) |
|---|---|---|
| 主食・穀物 | 白米、玄米、10 割そば、米粉パン、フォー | 小麦(うどん、パン、パスタ)、大麦、ライ麦 |
| 野菜・きのこ | にんじん、大根、なす、トマト、ピーマン、ほうれん草 | 玉ねぎ、にんにく、ごぼう、セロリ、アスパラガス、きのこ類 |
| 果物 | バナナ(完熟)、みかん、キウイ、いちご | りんご、梨、柿、スイカ、ドライフルーツ |
| たんぱく質 | 肉、魚、卵、木綿豆腐 | 納豆、レンズ豆、絹ごし豆腐、豆乳(大豆由来) |
| 乳製品 | アーモンドミルク、ラクトースフリー製品 | 牛乳、ヨーグルト、アイスクリーム |
| 調味料 | 味噌、醤油、塩、砂糖、オリーブオイル | オリゴ糖、はちみつ、ケチャップ、カレールー |
| 飲み物 | 緑茶、ルイボスティー、ブラックコーヒー | ウーロン茶、チャイ、果汁 100%ジュース |
腸の働きを改善する薬や、便秘薬、整腸剤などで治療を行います。
大腸憩室とは、大腸の壁の一部が外側にポコッと飛び出したものを指します。
憩室があるだけでは無症状なことが多く、病気というよりは「形状の変化」です。
ここに便が詰まって細菌感染が起きると「憩室炎」、憩室内の血管が破れると「憩室出血」といった疾患の原因になります。
大腸憩室があるだけでは症状がないことが多いです。
憩室で便が停滞することもあるので便通異常やお腹の張りなどの原因になることもあります。
憩室があるのみでは治療適応はありません。
憩室炎や憩室出血を起こした場合に治療を行います。どちらも基本的には腸の安静が大切です。
軽症であれば自宅でも加療は可能ですが、重症になると入院による治療が必要になるので、憩室炎や憩室出血を疑う症状があった際には早めにご相談ください。
虫垂炎とは、右下腹部にある大腸の始まりの部分(盲腸)からぶら下がっている「虫垂」という細い管が、細菌感染によって炎症を起こす病気です。
放置すると虫垂が破裂(穿孔)して、お腹全体に炎症が広がる「腹膜炎」という命に関わる状態になることもあるため、早めの診断が重要です。
虫垂の入り口が「糞石(ふんせき:硬くなった便の塊)」やリンパ組織の腫れによって塞がってしまうことが主なきっかけです。そこに細菌感染を起こし、膿が溜まって炎症が起きます。
保存的加療
腸を安静にしつつ、抗菌薬を用いて加療を行います。
外科的治療
糞石が虫垂の入り口をふさいでいる、抗菌薬のみで改善しない、疼痛が強い、虫垂に孔が開いて周囲に膿がたまっている場合などには手術が選択されることがあります。
痔核はいわゆる「いぼ痔」のことです。肛門周囲の血管がうっ血し、腫れあがることで発症します。
肛門の内側にできるものを「内痔核」、肛門の外側にできるものを「外痔核」と呼びます。
また痔核の仲間で裂肛(切れ痔)、痔瘻(あな痔)などがあります。
生活習慣の改善
軽症であれば原因の除去が有用になります。
薬剤療法
坐剤や内服薬を用いて加療します。
ALTA療法(ジオン注)
内痔核に薬(ジオン剤)を注射して、痔核を固める治療です。
結紮切除術
痔核に流れ込む血管を結紮して、痔核を切除します。
TOP